Antecedentes Personales:
Fibrilación auricular, TBC pleuropulmonar recibiendo tratamiento por 6 meses con buen cumplimiento terapéutico, hiperuricemia. Recibe de tratamiento de base: Sintrom, Espironolactona, Bisoprolol y Alopurinol.
Exploración física:
Paciente consciente, orientado, colaborador, TA: 100/60 mmhg. Regurgitación yugular. ACP: ruidos cardiacos arrítmicos e irregulares, no soplos. Con abolición de murmullo vesicular en hemitórax izquierdo. Abdomen: Hepatomegalia a 2 cms. Extremidades: sin edemas. Neurológico: vigil ,activo, sin presencia de focalidad.
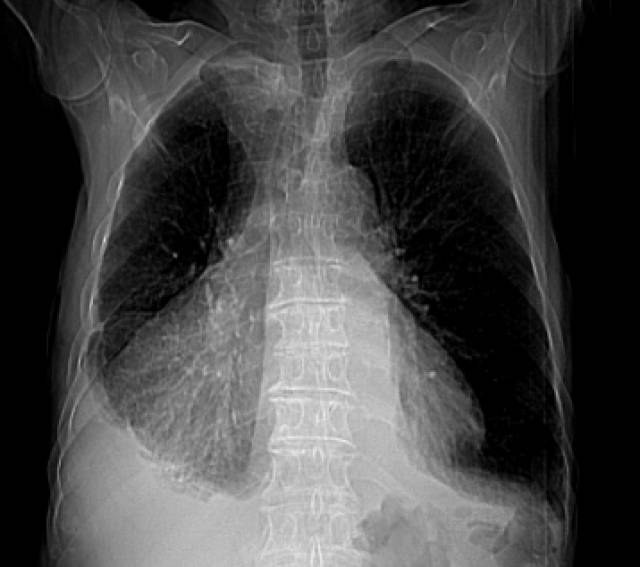
EKG: FA con respuesta ventricular a 60 lpm, con complejos de bajo voltaje. Rx de tórax: Cardiomegalia con gran dilatación de cavidades derechas; derrame pleural bilateral a predominio derecho. Figura 1.
Ecografía abdominal / Ecocardiograma:
Se evidencia derrame pleural bilateral, con presencia de ascitis. Se evidencia importante dilatación de cavidades derechas, con AD severamente dilatada, acompañado de derrame pericárdico global a predominio posterior. Dilatación de Vena Cava y Hepáticas. Video 1
TAC de tórax: Derrame pleural bilateral de mayor cuantía en el lado izquierdo y de aspecto loculado en lado derecho, derrame pericárdico con espesor mayor de 36mm en la vertiente derecha. Silueta cardiopericárdica agrandada a expensas fundamentalmente de cavidades derechas y sobretodo de la Aurícula derecha. Video 2
RNM Cardiaca: Derrame pericárdico de cuantía moderada, no tabicado, homogéneamente hipointenso en T1 e hiperintenso en T2, probablemente seroso. Video 3.
EVOLUCIÓN:
Paciente que es tratado con diuréticos evolucionando favorablemente de su disnea significativa, el paciente cursa con Hipertensión pulmonar y una franca dilatación de cavidades derechas de causa no precisadas, que condiciona un fallo de cavidades derechas. El paciente 1 año después de diagnostico y múltiples hospitalizaciones por descompensaciones, presenta un Ictus isquémico embólico hemisférico, con posterior Exitus durante su hospitalización.
DISCUSIÓN:
La presencia de derrame pericárdico como hallazgo en pruebas de imagen o como determinante del cuadro clínico de nuestro paciente es una situación que se da con relativa frecuencia en la práctica clínica habitual. El presente trabajo pretende hacer una revisión de la literatura para dar un enfoque práctico sobre el abordaje clínico que debemos hacer en estos casos, siguiendo una serie de pasos.
En primer lugar, deberemos sospechar la presencia de un derrame pericárdico significativo en una serie de situaciones clínicas o por hallazgos en la anamnesis, la exploración física o las pruebas complementarias iniciales. En segundo lugar, deberemos confirmar la presencia del derrame mediante exploraciones complementarias adicionales. Posteriormente debemos evaluar la repercusión hemodinámica que tiene el líquido, algo fundamental para el manejo de estos pacientes. También se debe tratar de establecer la etiología del derrame, pero teniendo en cuenta por otro lado la rentabilidad diagnóstica de los distintos procedimientos. Y por último estableceremos la actitud terapéutica indicada.
Existen multitud de procesos que pueden afectar al pericardio y que por tanto pueden producir derrame pericárdico, como pericarditis infecciosa (de cualquiera de las etiologías), enfermedades autoinmunes, patología de órganos adyacentes que pueden producir irritación pericárdica, desórdenes metabólicos como uremia o mixedema, traumatismos (sin olvidar los procedimientos invasivos cardiacos, ya sean diagnósticos o terapéuticos) o afectación neoplásica, tanto directa como en el contexto de síndrome paraneoplásico. Otra entidad relativamente frecuente es el derrame pericárdico crónico idiopático.
La presentación clínica es muy diferente si el derrame se produce de forma aguda o bien a lo largo del tiempo. Debemos sospechar un taponamiento agudo en pacientes que desarrollan de forma brusca hipotensión, dolor torácico, disnea, ingurgitación yugular, taquipnea, etc en un contexto clínico compatible: primeros días tras un infarto agudo de miocárdico (posibilidad de rotura cardiaca), disección aórtica, intervencionismo cardiaco reciente, traumatismo torácico, etc. Es una situación dramática que en pocos minutos evoluciona al shock cardiogénico, la disociación electromécánica e incluso la muerte si no se evacúa el líquido con rapidez.